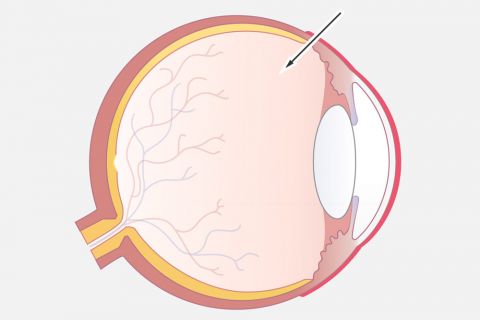
Rauchen
Als primärer und vor allem beeinflussbarer Faktor ist das Rauchen zu nennen. In einer Studie mit weiblichen Patienten war das AMD-Risiko starker Raucherinnen um das 2,4-fache erhöht. Auch wenn sie das Rauchen nach einigen Jahren aufgegeben hatten, blieb ihr AMD-Risiko immer noch doppelt so hoch wie das der Nichtraucherinnen. Insgesamt wurden 29 Prozent der AMD-Fälle auf das Rauchen zurückgeführt.
Bewegungsmangel
Wer dreimal pro Woche Sport treibt, reduziert sein AMD-Risiko um ca. 25 Prozent. Bewegungsmangel gehört damit zu den wichtigsten Risikofaktoren nach dem Rauchen. [7]
Körpergewicht
Bei Patienten mit ersten Anzeichen einer altersbedingten Makuladegeneration und einem Bodymassindex (BMI) von 25 Prozent und höher war das Risiko, dass die Krankheit fortschreitet, um das 2,3-fache größer als bei Patienten mit einem BMI unter 25 Prozent. Ihren Bodymassindex berechnen Sie, indem Sie Ihr Gewicht durch das Quadrat Ihrer Körpergröße in Metern teilen. Mit dem Taschenrechner geht das so: Gewicht in kg : Körpergröße in Metern : Körpergröße in Metern. (z.B. 70 : 1,70 : 1,70 = 24,22)
Ernährung
Menschen, die viel Obst und grünes Blattgemüse essen, können Ihr AMD-Risiko um bis zu 43 Prozent senken, vor allem dann, wenn der so aufgenommene Anteil an Lutein und Zeaxanthin besonders hoch war. Das zeigten bereits Studien aus den 90-er Jahren. Die schützende Wirkung dieser Inhaltsstoffe wurden durch die aktuellen ARED-1 und -2-Studien bestätigt. Eine fettreiche Ernährung hingegen erhöht das AMD-Risiko. Im Gegensatz zu manch anderen Studien konnten die ARED-2-Studien nicht nachweisen, dass Omega-3-Fettsäuren das AMD-Risiko senken. Die Autoren der Studien vermuten, dass genetische Unterschiede den Effekt verändern.
Genetische Faktoren
In einer 2010 erschienenen Studie konnten die wichtigsten genetischen Grundlagen der AMD identifiziert werden. [8] Sie konnten auch durch Studien an ein- und zweieiigen Zwillingen belegt werden. Eine britische Studie zur frühen AMD ermittelte eine genetische Ursache von 45 Prozent.