TFOS DEWS II Definition and Classification Report — PDF, 1.4 MB >
J.P. Craig et al. The Ocular Surface 15, 2017, 276e283, PMID: 28736335,
DOI:10.1016/j.jtos.2017.05.008
In Deutschland leiden rund neun Millionen Menschen unter geröteten, brennenden Augen, die ihre Lebensqualität stark einschränken. Dahinter steckt eine Erkrankung der Augenoberfläche, auch ‚trockenes Auge' oder Keratoconjunctivitis sicca (KCS) genannt. Neueste Forschungen belegen, dass es vielfältige Ursachen für die Entstehung des trockenen Auges gibt. Im Rahmen unserer Spezialsprechstunde untersuchen und behandeln wir Sie individuell nach aktuellen Erkenntnissen.

Ausdauerndes Arbeiten am Bildschirm kann zu einem trockenen Auge führen. Gönnen Sie Ihren Augen häufiger eine Pause. Foto: © Prostock-Studio
Viele Symptome können auf ein trockenes Auge hinweisen:
Sollten Sie diese Symptome bei sich bemerken, so sollten Sie unbedingt zur Untersuchung zu uns kommen, um die Ursachen abklären zu lassen.
Ein intakter Tränenfilm schützt und ernährt die Hornhaut. Verschiedenste Auslöser können das Gleichgewicht des Tränenfilms (Homöostase) stören und zu einem trockenen Auge mit den genannten Symptomen und Sehproblemen führen. Ein gestörter Tränenfilm reißt schneller auf und bedeckt nicht mehr die gesamte Augenoberfläche. Das beeinträchtigt nicht nur die Sehqualität, sondern führt auch zu einer Entzündung der Augenoberfläche, weil der Tränenfilm unter anderem antibakteriell wirkt. Dadurch wird das Auge unempfindlicher gegenüber Berührungen und produziert weniger Tränendrüsensekret – ein Teufelskreis.
Ende der 90er Jahre wurde der Begriff des trockenen Auges geprägt und als eine 'Störung' des Tränenfilms und der Augenoberfläche definiert. Seither wurde er mehrfach überarbeitet:
2007 wurde es in einem Workshop der Gesellschaft für Tränenfilm und Augenoberfläche (Tear Film & Ocular Surface Society, (TFOS) erstmals als eine multifaktorielle 'Erkrankung' des Tränenfilms und der Augenoberfläche beschrieben, die die Stabilität des Tränenfilms beeinträchtigt und mit einer Entzündung und Schädigung der Augenoberfläche einhergeht.
2016 überarbeitete die TFOS diese Definition angesichts einer Vielzahl neuer Studien. Im Rahmen ihres Workshops, an dem sich über 150 Wissenschaftler aus 23 Ländern beteiligten, erarbeiteten sie eine neue Definition, in der die schnellere Verflüchtigung des Tränenfilms und die Entzündung der Augenoberfläche nicht mehr als Ursachen, sondern als Folgen der Erkrankung betrachtet wurden:
„Das trockene Auge ist eine multifaktorielle Erkrankung der Augenoberfläche, die charakterisiert ist durch ein gestörtes Gleichgewicht des Tränenfilms. Es ist begleitet von Symptomen, bei denen die Instabilität und Hyperosmolarität des Tränenfilms, eine Entzündung und Schädigung der Augenoberfläche sowie neurosensorische Besonderheiten eine ätiologische Rolle spielen, d.h. an der Entstehung beteiligt sind (Anm. der Red.).”
Neben dieser neuen Definition wurden aktuelle Erkenntnisse über die verschiedenen Ausprägungen des trockenen Auges diskutiert und veröffentlicht. Dadurch ist es uns heute möglich, Sie noch individueller behandeln zu können.
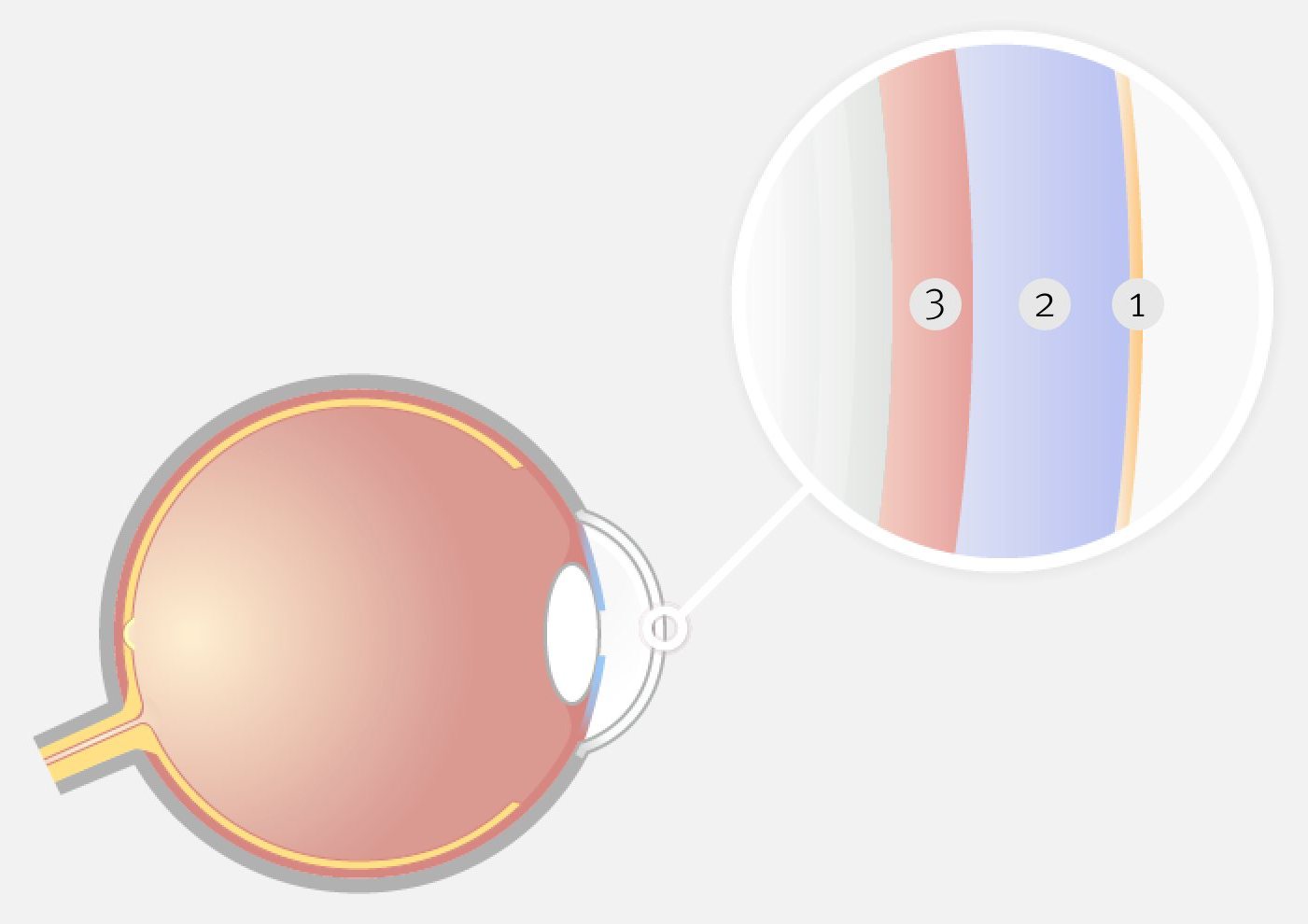
Der Tränenfilm liegt über der obersten Hornhautschicht. Obwohl er nur 4 μm dünn ist, besteht er aus drei Schichten:
Ein intakter Tränenfilm entsteht durch das perfekte Zusammenwirken von Tränendrüsen, der Augenoberfläche, der Lider und der ableitenden Tränenwege. Durch jeden Lidschlag verteilt sich eine hauchdünne Schicht auf der Augenoberfläche, glättet sie und fungiert als eine Art Linse, die die Sehfunktion verbessert. Der Tränenfilm hält außerdem die Oberflächen des Auges glatt und geschmeidig, indem er die Lidinnenseiten, Bindehaut und Hornhaut benetzt.
Wussten Sie übrigens, dass sich der Tränenfilm durch die Einwirkung der Scherkräfte des Lidschlages verflüssigt und anschließend wieder eine festere Konsistenz annimmt? Dieser Konsistenzwechsel wird als Thixotropie bezeichnet. Ein sehr bekanntes Beispiel dafür ist Ketchup.
Wie kommt der Tränenfilm auf die Augenoberfläche?
Die Tränenproduktion wird neurovegetativ, also vom unwillkürlichen Nervensystem, gesteuert. Sie unterliegt im Laufe eines Tages Schwankungen und nimmt mit zunehmendem Alter mehr und mehr ab, was Frauen stärker betrifft als Männer. Raucher leiden ebenfalls häufiger unter einem trockenen Auge.
Zahlreiche Allgemeinerkrankungen wirken sich auf die Benetzung des Auges aus. Dazu gehören:
Weitere Ursachen können Verletzungen der Augenlider sein. Daneben können Medikamente, die längere Zeit eingenommen werden, die Produktion des Tränenfilms ebenso beeinflussen wie äußere Faktoren, z.B. Verschmutzung oder Ozonbelastung der Luft oder klimatisierte Räume. Liegt bereits eine Störung vor, kann diese zum Beispiel durch Bildschirmarbeit zusätzlich verstärkt werden, da diese häufig mit einer niedrigeren Lidschlagfrequenz einhergeht.
Es gibt darüber hinaus eine Reihe von Erkrankungen, die ähnliche Symptome zeigen wie ein trockenes Auge. Eine Abgrenzung ist notwendig, um richtig behandeln zu können.
In der Vergangenheit wurde der Unterscheidung der verschiedenen Formen des trockenen Auges große Bedeutung beigemessen: die hypovoläme Form, bei der ein sekretorischer Tränenmangel vorliegt – also zu wenig Tränenfilm produziert wird – und eine evaporative Form, bei der der Tränenfilm zu stark verdunstet aufgrund einer mangelhaften Fettkomponente. Hypovoläm beschreibt Erkrankungen, die die Tränendrüse betreffen, während man annimmt, dass das evaporative trockene Auge mit Erkrankungen auftritt, die die Augenlider (z. B. ungewöhnliches Blinzeln) oder die Augenoberfläche (z. B. bei häufigem Tragen von Kontaktlinsen oder Muzinmangel) betreffen.
Heute weiß man, dass beide Formen sich auch überschneiden oder nacheinander auftreten können und eine klare Trennung oft nicht möglich ist, weil Symptome beider Formen vorkommen können. Rund 90 Prozent der betroffenen Menschen leiden unter einer Mischform, bei der zu wenig Tränenflüssigkeit produziert wird und ein instabiler Tränenfilm vorliegt. Behandelt wird jeweils die Form, deren Symptome überwiegen.
Im Rahmen des Innovationssymposiums Augenchirurgie 2019 hielt Timon Ax einen wissenschaftlichen Vortrag über das Trockene Auge: die Symptome, die Diagnostik und neue Therapieansätze und solche, die sich nicht bewährt haben. Wenn Sie mögen, schauen Sie doch einmal rein.
„Hinter einem trockenen Auge verbirgt sich oft eine Dysfunktion der Meibomdrüsen.“
Die Lipide, also Fettkomponenten des Tränenfilms, werden hauptsächlich von den hinteren Lidranddrüsen abgesondert. Diese Drüsen wurden im 17. Jahrhundert von Heinrich Meibom erstmals beschriebenen und nach ihm benannt. Das kerzenwachsartige Sekret (Talg) der Meibomdrüsen verflüssigt sich, sobald es mit dem wässrigen Anteil des Tränenfilm zusammenkommt. Neueren Studien zufolge legt es sich aber nicht wie eine Schicht darüber, sondern interagiert (wirkt zusammen) mit einzelnen Komponenten des wässrigen Teils. So verhindert die Lipidkomponente übermäßige Verdunstung und macht den Tränenfilm stabil.
Funktionieren die Meibomdrüsen nicht optimal, zum Beispiel durch eine Verstopfung der Drüsenausführungsgänge, so kann sich daraus eine Dysfunktion der Meibomdrüsen entwickeln, eine chronische Veränderung der Meibomdrüsen, die mit einer dauerhaften Verstopfung der Drüsen einhergeht oder mit qualitativen und/oder quantitativen Veränderungen des Sekrets. Welche Faktoren die Produktion des Meibomdrüsensekrets im Einzelnen steuern, wird zurzeit noch diskutiert. Bei diesem Krankheitsbild, das inzwischen als eine wesentliche Ursache für ein trockenes Auge angesehen wird, gibt es zwei Hauptgruppen: eine Gruppe, bei der eine hohe Sekretmenge ausgeschüttet wird, und eine mit geringer Ausschüttung.
Im Gegensatz zur Blepharitis (Lidrandentzündung) ist die Meibomdrüsen-Dysfunktion eine nicht-entzündliche Erkrankung. Es handelt sich vielmehr um eine Veränderung der Meibomdrüsen, die zu einem trockenen Auge (hyperevaporativen Keratoconjunctivitis sicca) führt, verursacht durch übermäßige Verdunstung des Tränenfilms.
Wenn Sie Symptome eines trockenen Auges bei sich bemerken, sollten Sie sofort einen Augenarzt aufsuchen. Unsere Fachärzte für Augenheilkunde werden mittels moderner Diagnostik zu klären versuchen, ob tatsächlich eine Benetzungsstörung vorliegt und Sie bitten, einen Fragebogen zu Ihren Symptomen auszufüllen.
Um festzustellen, um welche Form der Benetzungsstörung es sich handelt, wird unser Augenarzt verschiedene Untersuchungen mit der Spaltlampe durchführen:
Die Zusammensetzung des Tränenfilms untersuchen wir zunächst mit wenig-invasiven Verfahren. Stellen wir dabei eine hyperevaporative Form fest, so kann eine Meibomdrüsen-Dysfunktion die Ursache sein. In dem Fall kann durch den sogenannten Schirmer-I-Test der Schweregrad ermittelt werden. Weitere Untersuchungen sind:
Daneben bieten wir Ihnen weitere Untersuchungen an, mit denen wir die Qualität des Tränenfilms und mögliche Ursachen der Erkrankung feststellen können, darunter zum Beispiel:
Die Therapie des trockenen Auges hängt – wie oben ausführlich beschrieben – von der Ursache und dem Schweregrad ab. Wichtig dabei ist, dass die Therapie individuell auf Sie zugeschnitten ist. Neben den Standardmaßnahmen, wie z.B. der Liderwärmung und -reinigung, Antibiotika, entzündungshemmenden Medikamenten und Tränenersatzmitteln, bieten wir Ihnen Behandlungen an, die zum Beispiel die Tränenproduktion anregen oder entzündungshemmende Wirkung haben. Wir informieren Sie gerne.
Die intensivierte gepulste Lichttherapie (Intense-pulsed-light-Therapie) kurz IPL® mit OptiLight OPT (Lumenis) ist eine Behandlung des chronischen trockenen Auges mit einer Dysfunktion der Meibomdrüsen und damit einhergehender Benetzungsstörung der Augenoberfläche.
Die IPL-Behandlung setzt an verschiedenen Faktoren an, die eine chronische Blepharitis verursachen, indem sie
Dadurch werden Verstopfungen der Meibomdrüsen beseitigt, ihre Funktion wiederhergestellt und der Tränenfilm stabilisiert. Diese Therapie des trockenen Auges wurde auch von der amerikanischen Lebensmittelüberwachungs- und Arzneimittelbehörde (FDA) zugelassen.
Die IPL-Behandlung dauert ca. 15 Minuten und kann ambulant in unserer Praxis zeitgleich an beiden Augen durchgeführt werden. Die meisten Patienten empfinden die Behandlung selbst als sehr angenehm.
Nach der Behandlung: Vorübergehend kann es direkt nach der Lichttherapie zu Irritationen, Rötungen, Fremdkörpergefühl oder tränenden Augen kommen. Diese Effekte werden individuell unterschiedlich wahrgenommen, klingen nach kurzer Zeit aber wieder ab. Nach einigen Tagen werden Sie ein gesteigertes Wohlbefinden der Augen, höheren Sehkomfort, besseres „Sehen“ wahrnehmen und weniger künstliche Tränen benötigen.
Wichtige Empfehlung: Nach der IPL-Behandlung sollten Sie konsequent für mindestens zwei Wochen im Gesicht einen Sonnenschutz mit Lichtschutzfaktor 30 oder höher verwenden und eine Sonnenbrille sowie evtl. ein Sport-Cap oder einen Sonnenhut tragen.
Die IPL-Behandlung wird nicht von den gesetzlichen Krankenkassen übernommen. Wir bieten diese daher als Privatleistung an.
LipiFlow® ist eine Behandlung der hyperevaporativen Form des trockenen Auges mit dem Ziel, die Verstopfung der Meibomdrüsen zu beheben. Durch die Therapie werden die verstopften Drüsen wieder frei und können ihre natürliche Produktion von Lipiden (Ölen) fortsetzen, die für eine gesunde Tränenflüssigkeit notwendig sind. Eine Linderung der Symptome des trockenen Auges wird in der Regel nach vier Wochen erzielt.
Der Augenaufsatz (Aktivator) des LipiFlow®-Thermopulsiersystems wärmt die Innenseite des Augenlids im Bereich der Meibomdrüsen etwas an, um die Verstopfungen zu verflüssigen. Gleichzeitig massiert sie das Augenlid sanft an der Außenseite, um das Sekret abzutransportieren. Dadurch werden die Verstopfungen in den Drüsen gelöst und der natürliche Fluss der Lipide wiederhergestellt. Die eingebauten Sensoren und einmal verwendbaren Teile machen die Behandlung für Sie sicher und steril.
Unsere Patientin Frau Pohlhaus berichtet über ihre Tixel-Therapie zur Behandlung des trockenen Auges.
Tixel® ist ein innovatives thermisches System zur Behandlung von trockenen Augen und periorbitalen Augenfältchen. Bei diesem Verfahren werden Hitzeimpulse an Ober- und Unterlid beider Augen appliziert. Verwendet wird dabei ein mit Titanspitzen besetzter Titaniumstempel, der auf eine spezifische Temperatur erwärmt wird. Durch den Hitzereiz wird die körpereigene Kollagenproduktion angeregt und die Hauterneuerung gefördert. Dies führt zur Verfeinerung des Hautbildes. Die Haut wird straffer, elastischer und frischer. Kleine oberflächliche Linien und Knitterfältchen werden reduziert.
Anwendungsgebiete
Ablauf
Eine Tixel-Behandlung erfolgt bei uns ausschließlich durch speziell geschultes Personal. Die Dauer der Behandlung beträgt 10 bis 20 Minuten. Eine Betäubung ist nicht erforderlich. Nach der Behandlung können Rötungen und leichte Schwellungen auftreten, die in der Regel nach 1-3 Tagen verschwunden sind. Von sportlichen Aktivitäten am Behandlungstag sollte abgesehen werden. Ansonsten können Sie problemlos zu Ihrem Tagesablauf zurückkehren.
Sicherheit
Eine Behandlung mit Tixel ist absolut schonend und schmerzfrei. Sterile Titanspitzen verhindern eine Kreuzkontamination während der Behandlung.
Dauer der Wirkung
In der Regel sind zwei bis drei, in schweren Fällen vier Sitzungen notwendig. Wir empfehlen einen Behandlungsabstand von zwei bis drei Wochen. Meist kann bereits nach der ersten Sitzung eine deutliche Verbesserung zum Ausgangsbefund erreicht werden. Die Wirkungsdauer hängt auch von der Lebensführung ab und beträgt bis zu ein Jahr.
J.P. Craig et al. The Ocular Surface 15, 2017, 276e283, PMID: 28736335,
DOI:10.1016/j.jtos.2017.05.008
Hodges RR, Dartt DA. Exp Eye Res. 2013 Dec;117:62-78. Epub 2013 Aug 14. PMID: 23954166 DOI:10.1016/j.exer.2013.07.027
Brewitt H, (Hannover), Vortrag anlässlich des AAD-Kongresses am 26.3.2011
Bräuer L (Halle-Wittenberg), Vortrag anlässlich des AAD-Kongresses am 26.3.2011
Kaercher T, (Heidelberg), Vortrag anlässlich des AAD-Kongresses am 26.3.2011
Geerling G, (Würzburg), Vortrag anlässlich des AAD-Kongresses am 26.3.2011
Brewitt H,Zierhut M, Paulsen F; Z. prakt. Augenheilkd. 2008; 29: 31-40
Geerling G, Brewitt H (Eds):Dev. Ophthalmol. Vol.41, Karger-Verlag, Basel 2008